乳房構成の判定方法
ご覧いただきありがとうございます。
今日は乳房の構成判定についてです。
乳房構成は乳腺組織の多寡によって病変の検出感度が異なることはご存知の通りだと思います。
ガイドラインでは、いままで脂肪組織が多いものから乳腺組織が多いものの順に、
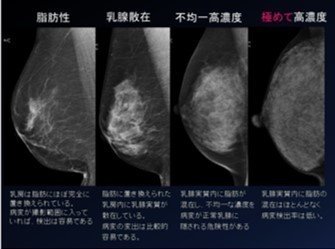
1.脂肪性(fatty)
2.乳腺散在(scattered)
3.不均一高濃度(heterogeneous dense)
4.高濃度(extremely dense)
の4つに分類されてきましたが
1.脂肪性(fatty)・・・・・・・・・・・・10%未満
2.乳腺散在(scattered)・・・・・・・・・10%~50%未満
3.不均一高濃度(heterogeneous dense)・・・50%以上80%未満
4.極めて高濃度(dense breast) ・・・・・ ・80%以上
と変更になりました。
3.の「不均一高濃度」も狭い意味では高濃度になってしまうので、この2つの区別を明確に、国際基準に合わせましょうというというところだと思います。
特定非営利活動法人日本乳がん検診精度管理中央機構ウェブページより文言・画像引用してます。
詳細は精中委機構のウェブページに詳しく載っていますのでそちらをぜひご覧ください。
画像付きでめっちゃわかりやすいです。
ちなみに次の更新を受ける方はこれ以外にも病理組織分類等にも改訂がありますので要チェックです。
・乳房の構成(もともと乳腺があったであろう部分に対する大胸筋以上の高吸収領域の割合、数値暗記必須!)
・病理組織分類
これ要チェックです!
マンモグラフィについて_受診者様向け5
本日もご覧いただきありがとうございます。
今日はとある動画を見つけましたので紹介してみます。
もちろんこちらのご施設と私は何の関係もありません。
一連の流れが説明されててわかりやすいんじゃないかなぁと個人的には思いました。
コメント欄には好き放題書かれているようですが、さすがに実際の撮影シーンを隠さずに公開することはできませんしね。。。
検査の様子はこちら
動画の前半部分では、おちちがくっついたベストを着て擬似体験の形で説明されています。
後半は実際の撮影シーンが流れていますので何となく雰囲気は参考になるのではないかなぁと思いますよ。
乳腺診療に関して、一連で「王子クリニック 明石乳がん検診のススメ」さんが動画配信をされているようです。
動画を見て気になった点
(技師目線_②は認定試験にもよく出る内容です!)
①先生のネイル・・(^^;
②CC時のポジショニング
①
ネイルについては、私が勤めている施設では暗黙でNGですし、もしネイルをしてようもんなら、お姉さま方に目をつけられちゃいますね。
患者さんにも印象悪いかもしれません。
でも、先生というお立場でしたら別なのかもしれません。
他の動画では控え目なネイルもありますので、たまたまその日はちょっとアンナチュラルなネイルだったのでしょう。
②
CCのポジショニングちょっと気になりました。
※受診者さまには専門用語でわかりづらいですがごめんなさい。
<技師さんの立ち位置>
ファントム(ベスト)を着ているときは、撮影乳房と反対側から位置合わせをしていますが、本番では撮影乳房側からずっとポジショニングしています。(動画編集上そうなっただけかもしれませんが)
反対側に先生がおそらく立っていたり、カメラがあったりするので気をつかわれていたのかもしれませんね。
おそらく撮影する前にきちんと内側がちゃんと入っているか確認されていると思います。
どちらもかなり寄って切り取ってしまいましたが、技師さんなら十分に分かってもらえるトリミングだと思います。
画像はサイト内の一部をキャプチャしたものです。

CC撮影では、撮影する乳房と反対側から位置合わせ
なぜそうなのかもしっかり理解が必要です。
CC撮影にはMLOのブラインドエリアをカバーする目的があるという大きな使命があります。
ですので、同側からポジショニングをすると内側の様子がよくわからないんですよね。
きちんと内側が入っているかを確認するためにも反対側から位置合わせをする必要があります!
<技師さんの動き>
気づかれましたか?
撮影中、肩がうつりこまないようにさりげなく被検者の体を移動させて、微調整をしっかりされている点。
この辺りの繊細な動きはぜひ学びましょう!
<CCでのチェックポイント>
外側でチェックしなくてはいけない点、大丈夫ですか?
外側はしわが寄りやすい
これも要チェックです。
最後に・・・
このような分かりやすい動画があるとマンモグラフィを受けようと思っている方には親切だと思います。
また、乳腺診療についても丁寧に配信されておられます。
私も、他の動画も見て勉強させていただきました。
ありがとうございました。
マンモグラフィについて_受診者様向け4
本日もご覧いただきありがとうございます。
さて、今日は検査中の様子についてです。
受診される方の中には
「どんな検査だろう?」
って思ってウェブ検索されるかともいらっしゃると思います。
私もいろんな施設のウェブページを
「フムフム、なるほど」
とみてます。
ただ、知っておいていただいた方がよい項目がいくつかありますのでそれを今日はお伝えしますね。(4,5はおまけです)
検査着について
上半身は全部脱ぎます

よく、ウェブ検索すると検査中の風景画像なんかも併せて載せてあって、検査着を着ているような様子がありますが・・・。
受診者さまのために、上の画像みたいな感じで挟むお乳を検査台にのせたり、マンモグラフィ専用の検査着があったりするのですが、いずれにしても実際に素肌を挟みます。
検査着は「少しでも隠してあげて恥ずかしい思いをするのをなくしてあげたい!」という思いから考案されました(私見)。
ちなみに、服越しに挟むとかありえません。
でも実際は、名前を呼ばれて検査室にはいるとそんな検査着はなく
「はい、では上半身全部脱いでください」
って躊躇なく言われると思っててください。
なぜ検査着を使わないのかって?
おそらくですが使わない側から言わせていただくと
「位置合わせするときに妨げになっていい画像が提供できないかも・・・」
「位置合わせするときに妨げになって時間がかかる」
「あっても結局脱いでいるに等しい」
ってことなのかなと思います。
私が今まで検査を受けた施設はすべて撮影室に入ると上半身を脱いで撮影終わるまで上半身むき出しのままです。
私の勤めている施設でも上半身は脱いでいただいてます。
受診者さまの中には
「あれっ?何着たらいいんですか?」
っておっしゃる方もいらっしゃいますが、不審がられないようにきちんと説明させていただいています。
撮影技師との距離
めっちゃ近いです。
これも1.と同様に、ウェブ検索すると技師が優しく、そっと寄り添うような形で写真掲載されていたりしますが・・・(^^;。
かなり至近距離になったりします。
位置合わせしているときに、うっかりつまずいたら受診者さまの胸に顔をうずめてしまうかもしれない・・・というレベルかもしれません。
そして、ガン見です。
私は位置合わせを始めるときに
「ものすごく近づきますけどごめんなさい」的な断りを入れてはじめてます。
至近距離でガン見されるとびっくりされるかもしれませんのでこれも心づもりで知っておいていただいた方がよいと思います。
位置合わせ
①ワキつかまれフィルムの角にカポッとはめて(タテ方向)
②おちちを寄せてあげて伸ばして挟む(タテヨコ両方)
③板がウィ~ンとおりてくる→ウワサの圧迫

イメージは①~③みたいな感じでしょうか。
ただ、間違っても乳頭(ちくび)を直接つまんで引っ張り出したりすることはありませんので安心してください。
(画像上、乳頭は埋もれてしまうと病変と見間違われてしまう可能性があるので、外側にピンと張らなくてはいけないのですが、「直接つまむ」なんてことはありません!)
→埋もれていた場合「ちょっと押しやるように揉みだす」くらいのことはされるかもしれません。(ねりものチューブの残りを絞りだす感じ?)
あと、指先でつかまれるってこともないと思います。
大事に手全体で包み込みながら位置合わせすることを意識されていると思います
息どめ(するorしない?)
位置合わせが終わったら、撮影です。
機械(装置)にもよりますが一般的な検査であれば撮影時間は0.5秒~2秒程度でしょうか。
私は息止め指示していません。
十分に抑えているので動きは防げているということと、そもそもめっちゃ圧迫されてるので息すらしづらい状態のところに息止めを指示するのは実は受診者さまサイドからするとタイミング合わせるの難しいのでは?と思ってます。
しかも、2秒とかって結構長いんです。
(胸のレントゲンはマンモグラフィと違い息止め時間かなり短いです)
ですので、「動かないでください」とだけ言ってます。
お叱りコメントあればよせてくださいm(__)m。
ぺたんこおちち、気になるでしょうが・・・
位置合わせをしていると、どんな感じでペタンコに圧迫されているか気になり、のぞき込む方いらっしゃいます。
下見ちゃうと、写真におちち以外の体の部位がうつり込んだりしちゃうかもしれないので避けてください。
だいたいの技師さんは位置合わせ中にその動きに気づくと思いますが・・・。
私はだいたい「あごあげてくださいね~(^^)」と言ってます。
見たい気持ちすごくわかります。
見たい衝動を抑えられなければ、タイミングみて完全に圧迫される前までに(技師さんが位置合わせを終えるまでに)チラ見してください。
(多分、バレて「上見てください」とか言われると思います・・・)
位置合わせ終わってから下向かれちゃうとちょっとツライんです。
私たちは位置合わせが終わると、
「よし!完璧!!!。急げ急げ!」
って感じで撮影ボタン押しにいくと思うんですね。
ですので、ちょっとでも動かれちゃうとツライんです。
以上、オフィシャルな検査案内としてなかなかかけない裏事情も併せて参考になればと書いてみました。
マンモグラフィについて_受診者様向け3
本日もご覧いただきありがとうございます。
さて、受診者様向けですが、本日の内容は認定試験対策にもなるかもです!
ある時は左右1枚ずつ、ある時は2枚ずつ
きっと、何回かマンモグラフィの検査を経験されている方はこんなシーンに遭遇したことがあるかもしれません。
でも、これって知らないと損した気分になるし、モヤモヤしちゃうかもしれません。(検査時、疑問に思ってもなかなか聞けませんよね・・・)
いろんな方と情報交換したときに
「私、タテとヨコに挟んで全部で4回撮影されたわ~」
「え? 私タテしか挟まれてない(どういうこと!?)」
なんて、こんなことがあるかもしれません。
実はちゃんと理由があるんです。
①左右タテに1回ずつ、計2回しか挟まれなかった方
・市町村等の『検診』で、50歳以上の方。
②左右タテヨコそれぞれ1枚ずつ、計4回挟まれた方
・市町村等の『検診』で40代の方
・自費診療の方
・人間ドックなど
・症状があって、保険診療を受ける方(厳密にはDr.の指示による)
ざっくり言うとこんな感じです。
ですので、2年に1回定期的に市町村の検診で受診されている方は
「あれ?前回はタテヨコ4回だったのに、今日はタテだけだったわ・・・」
なんてこともあるでしょう。
それは、前回は40代、今回は50歳以上での検診ということが理由です。
少し専門的なお話になりますが、タテ方向に挟むと、基本的に乳腺全体を観察することができるといわれています。
ヨコ方向はタテでまかないきれなかったところをフォローするためのものだと思ってください。
年を取ると、おちちはフニャフニャになっていきますので、タテだけで充分に引っ張り出して伸ばすことで網羅できるかなーと考えられヨコ挟みは卒業なのです。
ただ、何等かの症状がある場合とか、お金をしっかり払って検査をされる場合は4枚撮影してチェックします。
50歳以上の検診ではタテヨコ撮影しちゃダメなの?
先生(医師)の指示があれば、ヨコ方向を追加で撮影することは可能です。これは、認定試験にも出題される可能性があるので受験 or 更新予定の技師さんも必見ですよ!
「50歳以上の乳がん検診ではCC撮影を追加しても良い」(〇)
「50歳以上の乳がん検診でCC方向は撮影してはいけない」(×)
選択肢ではこんな感じでしょうか?
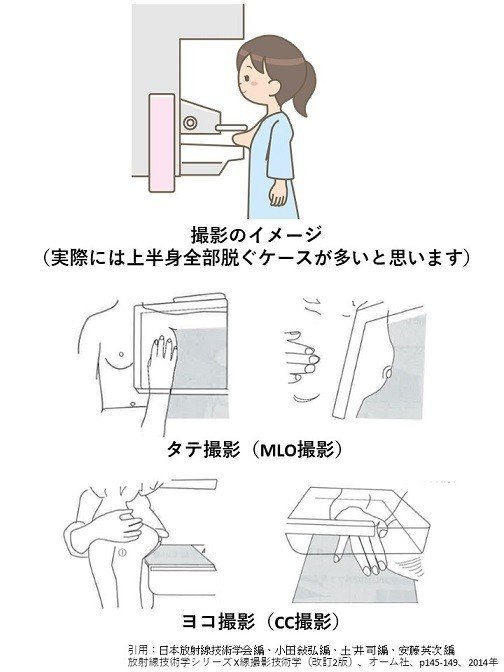
タテ撮影、ヨコ撮影とは・・・?
わかりやすく書きました。
実際、このようにお話されている方多いですので(受診経験者のお話を聞くと・・・)。
正式には
タテ撮影(内外斜位方向撮影→medio-lateral oqlique view: MLO view)
ヨコ撮影 (頭尾方向撮影→cranio-caudal view: CC view)
と言います(^^)/。
下図もぜひ参考にしてください。
マンモグラフィについて_受診者様向け2
お立ちよりくださりありがとうございます。マンモグラフィについて_受診者様向け1 の続きです。
「いったいどんな検査なの?」「めちゃくちゃ痛い」と評判のマンモグラフィ、ぶっちゃけて説明します!。
ちなみに、どんな検査かわかっている私でも、いつも痛いです。
(毎回撮影技師さんは違いますが「痛いです」)
なぜ痛い?
・基本的に「ぺったんこ」にして撮影します。
その方が、画像はきれいです。
下の2つの絵を見比べましょう(真横から見た図)。
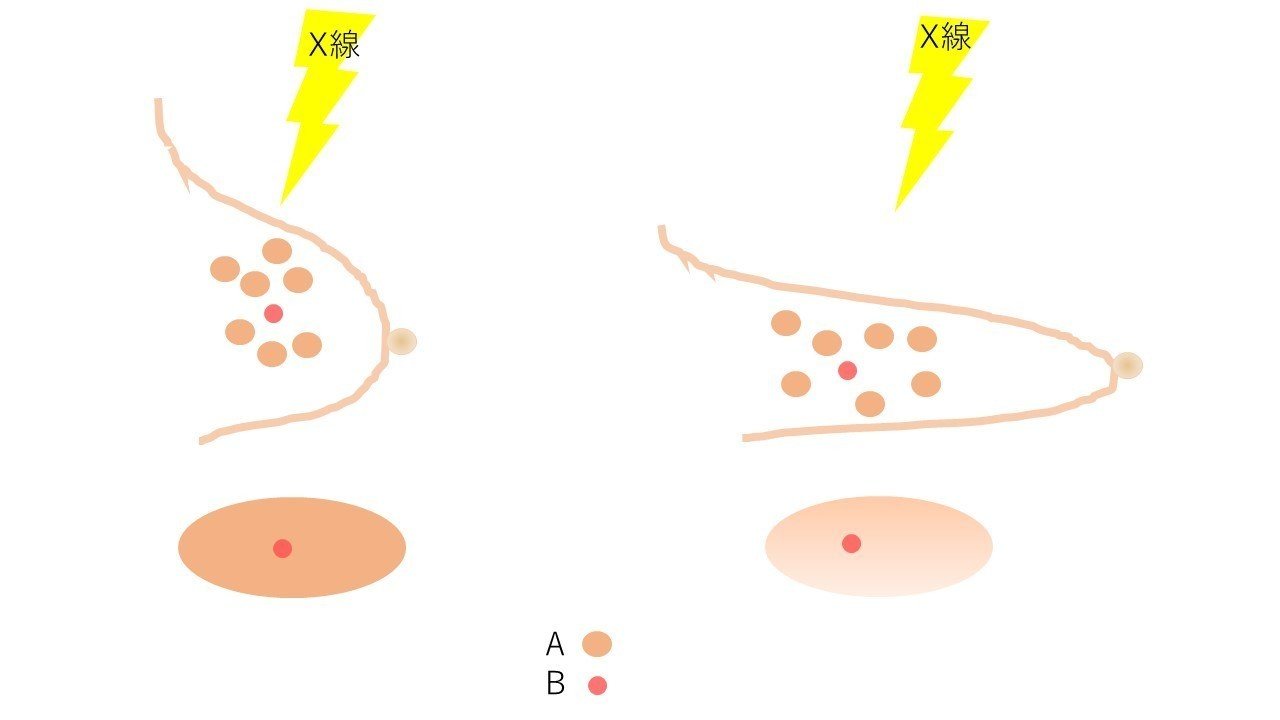
左側より右側の方がぺったんこですね。
①おちちの中にある、肌色のツブツブ(A)を見てください。
左側はゴチャっと固まってますが、右側はばらけてるように見えますか?
これ大事です。
ゴチャってしてるとみえづらいです。
②ツブツブの中にある、ちょっと色の濃い●(B)見てください。
左側の方は、赤丸の上下に肌色のツブが見事にかぶってますね。
これダメなんです。
もし、赤丸が何か悪いモノだったら完全に隠れてしまいます。
③ 最後におちちの下のだえん形のところを見てください。
左側より右側の方がうっすらしてますね。
実際の画像もこんな風にうっすらと見えてきます。(乳腺の中の様子がよくわかるようになります)
そして、楕円の中にある小さい●、どちらの方がはっきり見えますか?
おそらく、右側の方がはっきりわかりますよね。
はい、正常な乳腺と異常な乳腺の色って画像上でとてもわかりづらいくらい似てるんです。これ左の状態だったら下手したら見落としちゃうかもしれません。
④ 被ばくについて
放射線=被ばくの影響、やはり考えてしまいますよね。
実は、厚みに応じて機械が適切なX線の量を出してくれるように調整されています。
左の画像は厚みがありますね。
そうすると、機械は
「こんだけ厚いってことは結構X線出さなきゃいけないな・・・」と思っちゃうんです。
でも、実はもうちょっとぺったんこにできれば少ない線量で済むんです
「1㎝減らすことができると、X線の量は半分で済む」
ってことも知っていただければ嬉しいです!
そんなわけで、ぺったんこになるくらいまで抑えて広げます。(他にもありますがひとまずこれわかっていただけるだけでもうれしいです。)
定期的な受診が大事!
定期的に、できれば同じ施設で検査をし続けてください。
前の撮影と比較しながらチェックされると思いますので、経年変化を追いつつ診断することはとても大事なことなんです。
撮影する技師も基本的に前回画像をチェックして検査に臨んでいるはずですので過去画像があるのとないのでは全然違います。
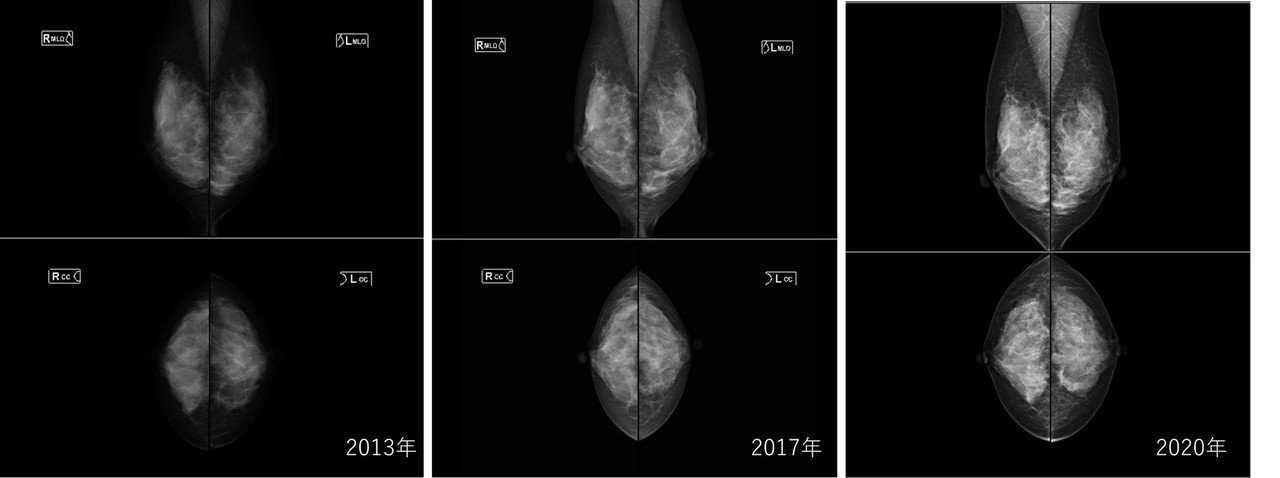
2017年までは同じ施設で検診を受けていましたがちょっと自覚症状があったので次のステップも考え別のクリニックで保険診療しました。
(こちらの画像は、実は私のおちち様です。幸い悪性ではありませんでした。)
ちなみに私はうわさが広がったらイヤなので、ひっそりと違うところで毎回受診してます。(自分の画像を他の人に見られるのもちょっとイヤだったりします(^^;)
この画像についての詳細はちょっと専門的になりますので割愛します。
画像の違い
上の3枚の画像(左・右・真ん中)同一人物の画像ですが、何となく全部違うのわかりますか?
装置によっても、撮影する技師によっても画像は変わります。
適切な画像が提供できるように技師たちは日々勉強しています。
技術の差が出てしまうのも事実ですね。
余談ですが、撮影した画像には撮影した技師の名前が印字されます。
正直、お叱りがくるのではないかといつも私はドキドキしています。
乳房の大きさ
よく言われます。
「私ちっちゃいんで、挟むの大変だと思います」って。
心配しないでください。
私たちは、大きさよりもめっちゃ緊張しておられる方を撮影する方が大変です。
毎日たくさんの方を撮影し、それが何年、何十年です。
いろんなおちち経験してます。
リラックスして検査受けていただきたいなぁと思いながら撮影してます。
またリラックスして受けるのとそうじゃないのでは、受診者様の感じる痛みも違ってきますよ☆彡。
終わりに
他ではなかなかわからない情報、何かあったらまた更新します。
「こんなこと知りたいなぁ」とかあればリクエストお願いします。
定期的な検診、異常を感じたら即受診
です!
note にも記事書いてます。
よろしければご覧ください。
マンモグラフィについて_受診者様向け1
お立ちよりくださりありがとうございます。
「マンモグラフィ」というワードで検索すると結構「検査受けてきたよ~」とか「受けようかと思ってる」的な記事を見たので、技師側から見た受診者さま目線で書いてみます。(主観も入ってますのであしからず)
1.検査にいくまで
症状がなければ、基本的に市町村が実施する検診へ行きましょう。
「2年に1回」が推奨です。
※「検診」は市町村が実施するものであって、人間ドックではありません!
ただ、症状がある場合は、検診ではなく保険診療の患者さまとして病院・クリニックを受診してください!
「乳腺外科」を標榜している施設です。
今は、ウェブページ(口コミも含めて)いろいろと検索ができるので信頼できるDr.を見つけてくださいね。
①検診について
・日本乳がん検診精度管理中央機構のページにアクセスして信頼できる施設を探すは1つの方法だと思います。
そして、認定施設(『きちんとした写真を撮影・読影できるための基準をクリアしてますよ!』的な)のリストがありますので、そちらでお近くの施設を探す→そこのウェブページで情報収集・・・・の方法がベストかなぁと個人的意見です。
認定施設は大学病院や大きな病院で「初診ではみてもらえないのでは?」と思ってる方もいるようですが、実はクリニック様で認定施設をお持ちのところもたくさんありますので一覧チェックぜひしてみてください。
ご自身に合いそうな施設が決まったら、実施曜日などを確認してください。
②自覚症状がある場合
・基本的には①と同じ探し方で大丈夫だと思います。
初診でクリニック様を受診、もしそこでそれ以上の検査が必要な場合がでてきたら、紹介状が作成され高度な医療技術を提供する施設へ紹介となります。
(不安かもしれませんが、いきなり大学病院や大病院へ行くのはやめましょう)
裏情報:
おちちに違和感があるということで受診すればまずマンモグラフィを検査すると思ってください。
撮影する技師さんも認定技師(試験をクリアする必要があります)ですので、施設側もスタッフ確保が大変のようです。毎日実施されているとは限らないのでクリニックさまに行くとき(予約も含めて)には曜日チェック必ずした方がいいと思います((^^
2.検査の流れ
①検診の場合
流れのほとんどは、
問診(紙ベース)→マンモグラフィ撮影→終了(会計等)
です。
なんともまぁ、味気ないかもしれませんが、視触診はやっていないケースが多いです。昔から定期的に受診をされている方は「あれ?」と思われるかもしれませんが、きちんと科学的根拠に基づいたうえでの現状に至っていますので不安に思わないでくださいね。
ちなみに撮影された画像は最終的にダブルチェックされ施設へ戻ってきます。
後日、結果が受診した施設から郵送で送られてきます。
こんな感じです↓ (私のものを参考までに・・・)
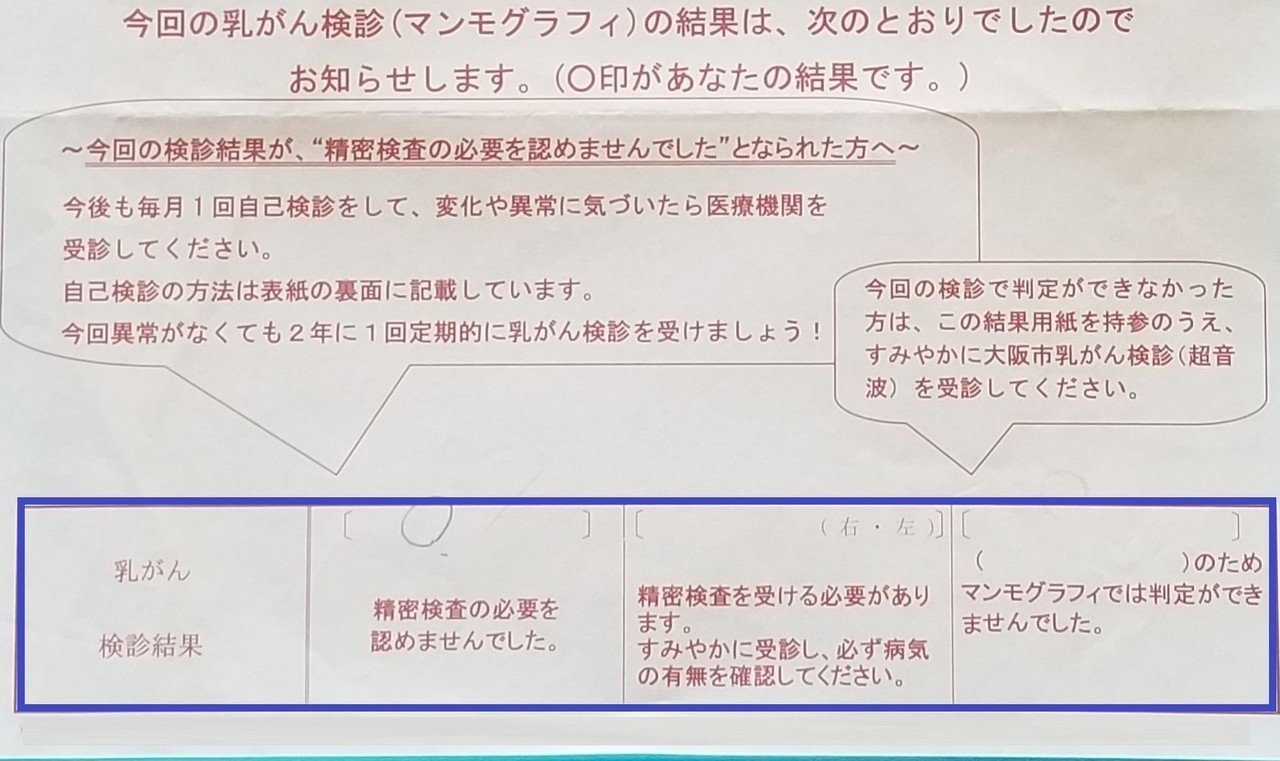
青枠のところが結果ですね。
いつも開封するときはドキドキします。
これは、技師の私であっても同じです。
異常があれば他の案内などももしかしたら一緒に入っているかもしれません。
②保険診療の場合
問診(紙ベース)→マンモグラフィ撮影→(画像を先生チェック後)→超音波検査→診察
という流れだと思います。
今はデジタル化が進んでいるので、撮影した画像はあっという間に先生のモニターへ転送されます。
超音波の検査は先生がリアルタイムでチェックされる場合がほとんどですね。(技師さんがすることもありますが・・・)
触診も行い、2つの画像をみて、最後に診察&説明という流れでしょう。
もし異常があれば、当日針を刺して詳しく細胞、組織を採取するということを行うこともあります(後日予約となることもあるでしょう・・・)。
noteにも記事書いています。
よかったら一緒にご覧ください。